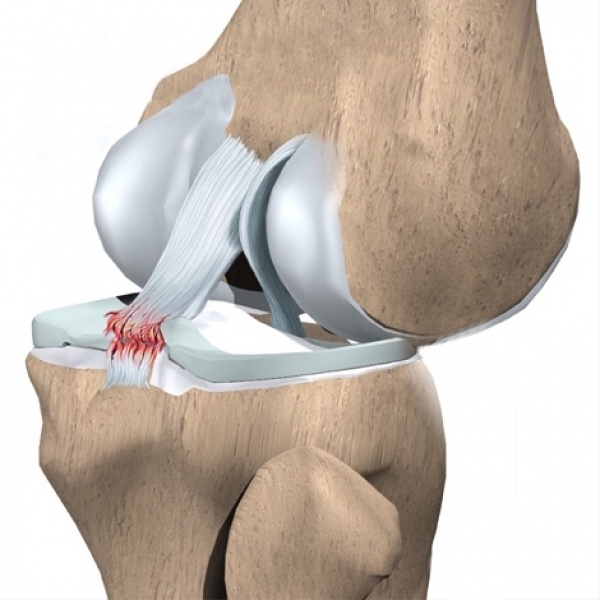
O Ligamento Cruzado Posterior, conhecido como LCP, é um dos principais ligamentos do joelho. Assim como os dois ligamentos colaterais e como o Ligamento Cruzado Anterior (LCA), o LCP é uma estrutura fundamental para a estabilidade do joelho.
O LCP fica dentro da articulação do joelho. Ele se origina na parte medial do fêmur (côndilo femoral), segue numa trajetória inclinada, cruzando com o LCA (por isso o nome cruzado) e se insere na parte posterior da tíbia, em um sulco que fica abaixo da superfície articular.
Apesar de ser chamado de “O” LCP, no singular, ele é formado por duas porções distintas, a Banda Antero-Lateral (AL) e a Banda Póstero-Medial (PM), com funções um pouco diferentes, mas que atuam em sinergismo. O LCP tem aproximadamente 38mm de comprimento e 13mm de diâmetro.
Qual a função do LCP? O LCP é o principal estabilizador primário do joelho, porque está localizado próximo ao eixo de rotação central da articulação e é duas vezes mais forte do que o LCA. O LCP impede que a tíbia de desloque posteriormente em relação ao fêmur, ou seja, impede que a perna vá para trás em relação à coxa. O LCP também ajuda na estabilidade rotacional e angular.
Como ocorre a lesão do LCP? Um dos mecanismos de rompimento do LCP é o trauma direto de alta energia, que ocorre na frente da perna e com o joelho fletido a 90o. Esse tipo de trauma é muito comum nos acidentes automobilísticos nos quais ocorre o choque do joelho no painel do carro (“lesão do painel”). Outro mecanismo é o de hiperextensão do joelho, também comum nos acidentes de trânsito. Além dos acidentes de trânsito, a lesão do LCP pode ocorrer devido a entorses do joelho no ambiente doméstico ou profissional e como consequência de atividades esportivas.
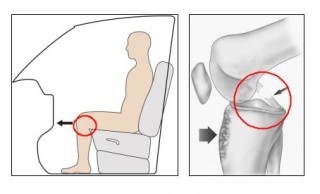

Quem tem maior risco de lesionar o LCP? As lesões do LCP são mais frequentes em pacientes jovens, ativos e do sexo masculino.
Quais os sintomas? A dor e o inchaço no joelho são os principais sintomas. Muitas vezes, o paciente relata uma sensação de que ouviu um estalo e de que sentiu uma incapacidade de andar. Em muitos casos, ocorre o derrame articular (água no joelho). Esse derrame, quando muito intenso e doloroso, pode ser aspirado por um médico, num procedimento conhecido como artrocentese. Quando a lesão ocorreu há muito tempo, os pacientes reclamam muito de instabilidade, ou seja, a sensação de “falseio” ou do joelho “frouxo”.
Como em boa parte dos casos das lesões do LCP é decorrente de acidentes de alta energia, muitas vezes, existem muitas outras lesões associadas, como fraturas e lesões de outros ligamentos.
Como é feito o diagnóstico?Só com a história clínica e o exame físico do paciente dá para se chegar ao diagnóstico na maioria dos casos. No entanto, a Ressonância Magnética tem um papel importante. Além de ajudar no planejamento cirúrgico, a ressonância ajuda a confirmar a lesão do LCP e ainda é capaz de auxiliar no diagnóstico de outras lesões associadas, como lesão dos meniscos e de outros ligamentos. Idealmente, a ressonância deve ser evitada na primeira semana da lesão, pois, devido à inflamação, o exame fica com muitas interferências. A radiografia (RX) é outro exame que ajuda no diagnóstico de lesões associadas, principalmente nas fraturas-avulsão.
Toda lesão do LCP é igual ou tem alguma mais grave do que a outra? As lesões do LCP diferem entre si em termos de gravidade. Dentre os principais parâmetros, dois se destacam para dizermos quão mais grave é a fratura : a presença de lesões associadas (como fraturas, lesão de ligamentos, meniscos, tendões, lesões vasculares e nervosas) e o Grau de Instabilidade Posterior.
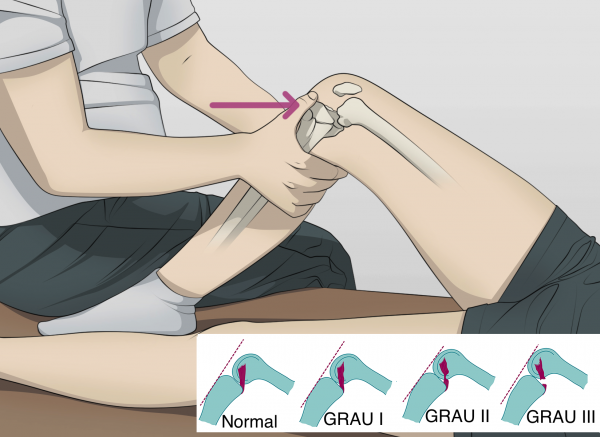
Como o Grau de Instabilidade Posterior é classificado?A Instabilidade Posterior é classificada de acordo com o grau de deslocamento posterior da tíbia em relação ao fêmur.
No Grau I, o deslocamento é menor de que 5mm.
No Grau II, o deslocamento é de 5 a 10mm.
No Grau III, o deslocamento é maior de que 10mm.
Como é feito o tratamento? O tratamento pode ser de duas formas: conservador (sem cirurgia) ou cirúrgico. A escolha do tipo de tratamento vai depender principalmente da gravidade e dos parâmetros supracitados.
Como é feito o Tratamento Conservador? O tratamento conservador pode ser realizado em pacientes menos ativos, em lesões isoladas e nas lesões menos instáveis, como no Grau I e II. O tratamento é feito através de suporte e reabilitação. O membro é imobilizado em extensão por cerca de 4 a 6 semanas e sem carga (sem poder “pisar no chão”), e a fisioterapia é iniciada em torno da 2ª ou 3ª semana. Com a progressão da reabilitação, a carga vai sendo liberada gradualmente. Geralmente, o tratamento gira em torno de 6 a 9 meses e o retorno às atividades esportivas é liberado com segurança quando se atinge 90% da força do quadríceps e isquiotibiais comparado ao lado oposto.
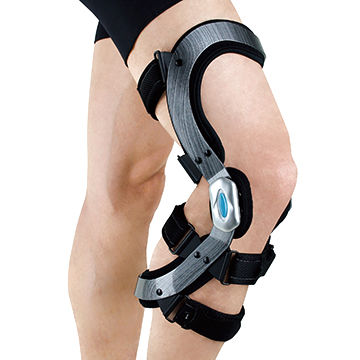
Como é feito o Tratamento Cirúrgico? O tratamento cirúrgico é mais indicado em pacientes jovens, ativos, em lesões mais instáveis (Grau III), na presença de lesões associadas, nas fraturas avulsões e nas lesões crônicas que cursam com incapacidade e degeneração progressiva.
Nas fraturas avulsões, o fragmento é recolocado no seu local natural e fixado, geralmente, com a ajuda de parafusos. Nos demais casos, é realizada a areconstrução do LCP. Na reconstrução, é retirado um segmento de um tendão de outra parte do corpo. Esse segmento é conhecido como “enxerto”, sendo ele quem vai ficar no lugar do LCP rompido. O enxerto é fixado na tíbia e no fêmur, por meio do auxílio de alguns dispositivos, como parafusos de interferência e “bottons”. A cirurgia pode ser feita por via aberta ou artroscópica. A técnica vai depender da característica da lesão e deve ser avaliado caso a caso.
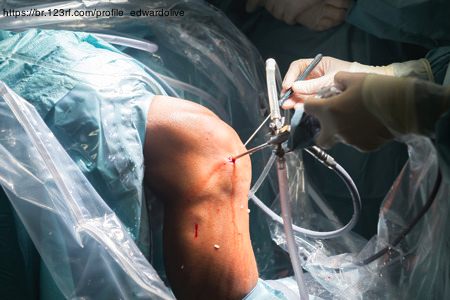
Esse enxerto que é retirado para reconstruir o LCP pode fazer falta? Os principais enxertos utilizados na reconstrução do LCP são:
- Os tendões dos flexores, localizados na parte posterior da coxa;
- O ligamento patelar, localizado na frente do joelho e abaixo da patela;
- O tendão quadriciptal, localizado na frente do joelho e acima da patela;
- e a doação de cadáver (não muito utilizado no Brasil).
Cada enxerto tem sua vantagem e desvantagem. A escolha do enxerto é individualizada de acordo com o paciente. Todavia, o que vale destacar é que a retirada do enxerto não prejudica o local de onde ele foi retirado. Nas primeiras semanas, pode até ser perceptível, como uma leve diminuição da força ou a formação de um hematoma, mas, no decorrer da reabilitação, o paciente se recupera normalmente.
Rompi o LCP ontem, posso operar amanhã? A melhor época para a cirurgia é após a fase aguda, ou seja, em torno de 3 semanas. Após esse período, o joelho já está bem menos inchado e tem uma melhora boa na inflamação. Além disso, a cirurgia muito precoce aumenta a chance de evoluir com artrofibrose (joelho “duro”).
Caso eu não queira operar, quais as possíveis complicações? De uma forma geral, a cirurgia é indicada principalmente em duas situações: pacientes com instabilidade, ou seja, sensação de falseio, e pacientes que pretendem realizar atividade esportiva ou recreacional que exigem muito do joelho, como o futebol.
As consequências da lesão do LCP são a instabilidade (“frouxidão” do joelho), déficit de movimentos, incapacidade funcional, piora de lesões prévias e degeneração articular. A longo prazo, uma lesão não operada tem chance de evoluir para Osteoartrite (desgaste da articulação, popularmente conhecido como artrose).
Quais as possíveis complicações da Cirurgia? Infecção, síndrome compartimental, Artrose (também conhecida como Osteoartrite), lesão neurovascular, Artrofibrose (Rigidez), Trombose, embolia, necrose, frouxidão residual, dentre outras.
Após a cirurgia, em quanto tempo retorno às minhas atividades? Logo após a cirurgia, o paciente já inicia a reabilitação fisioterápica, principalmente com movimento contínuo passivo e treinamento isométrico. Quanto mais rápido o paciente recuperar a força e o controle muscular, assim como a amplitude de movimento, mais rápido ocorre o retorno às suas atividades. Em média (alguns pacientes demoram mais), o paciente permanece com imobilização rígida por 6 semanas (brace) e depois segue para a imobilização funcional (que permite controle da flexão do joelho). Com dois meses, já é possível a realização de exercício em bicicleta estacionária e, em três meses, já é possível andar na esteira. A reabilitação progride até cerca de nove meses. O retorno aos esportes gira em torno de 9 a 12 meses e vai depender muito da recuperação da força muscular e da amplitude de movimentodo joelho do paciente.





Dr. Diego Ariel
Oi felipe...
através do exame físico...
mas é seu ortopedista quem realiza os testes, como o trste da gaveta posterior...
até lá foco na reabilitação...
boa sorte
Diego Ariel
@arieldelima.diego